Co to jest ostre zapalenie pęcherza moczowego? Przyczyny, diagnostyka i metody leczenia zostaną szczegółowo omówione w tym artykule.
Definicja choroby. Przyczyny choroby
Zapalenie pęcherza moczowego jest procesem infekcyjno-zapalnym w ścianie pęcherza, zlokalizowanym głównie w błonie śluzowej.

Ostre zapalenie pęcherza moczowego dotyka głównie kobiety. Wynika to z anatomicznej i fizjologicznej budowy kobiecego ciała - kobiety mają krótką cewkę moczową, zewnętrzne ujście cewki moczowej znajduje się bliżej odbytnicy niż u mężczyzn. Połowa kobiet na świecie przynajmniej raz w życiu doświadczyła zapalenia pęcherza moczowego. Co roku rejestruje się ponad 30 milionów nowych przypadków zapalenia pęcherza moczowego. Choroba dotyka najczęściej kobiety w wieku od 25 do 30 lat lub starsze niż 55 lat.
Ostre zapalenie pęcherza moczowego to schorzenie, które występuje przede wszystkim u nieciężarnych kobiet w okresie przedmenopauzalnym, u których nie występują zaburzenia anatomiczne i czynnościowe dróg moczowych, a także przy pełnym zdrowiu. U starszych kobiet objawy ze strony układu moczowo-płciowego niekoniecznie są spowodowane zapaleniem pęcherza moczowego.
Występują rzadkie niezakaźne formy ostrego zapalenia pęcherza moczowego związane z narażeniem fizycznym. Na przykład promieniowanie jonizujące podczas radioterapii często powoduje ostre popromienne zapalenie pęcherza moczowego.
Główne objawy:
- ból w podbrzuszu;
- częste bolesne oddawanie moczu;
- krew w moczu;
- ciemnienie i zmętnienie moczu.
Przy typowym rozwoju ostrego zapalenia pęcherza moczowego ogólny stan zdrowia pozostaje na zadowalającym poziomie, a wielu pacjentów w dalszym ciągu prowadzi normalne, codzienne życie.
W większości przypadków rozwój ostrego zapalenia pęcherza moczowego jest spowodowany aktywnością życiowąbakterie:
- Escherichia coli – 70-95%;
- rzadziej gronkowce – 10-20%;
- Klebsiella;
- protea
Istnieje niewielka grupa zapalenia pęcherza moczowego, które rozwija się po zastosowaniu leków. Typowy przykład ostrego zapalenia pęcherza moczowego występuje po dopęcherzowym podaniu szczepionki BCG (żywych prątków szczepu szczepionkowego Calmette-Guerin) do pęcherza moczowego podczas immunoterapii nieinwazyjnego raka pęcherza moczowego.
Czynnikami prowokującymi wystąpienie ostrego zapalenia pęcherza moczowego są:
- uszkodzenie błony śluzowej pęcherza;
- żylaki miednicy, a w konsekwencji zastój krwi żylnej;
- brak równowagi hormonalnej w organizmie;
- ogólna hipotermia;
- cukrzyca;
- infekcje przenoszone drogą płciową;
- brak aktywności fizycznej;
- otyłość;
- kamica moczowa;
- nieprawidłowa budowa dróg moczowych;
- długotrwałe stanie cewnika moczowego.
Ciąża predysponuje również do rozwoju ostrego zapalenia pęcherza moczowego – wpływ hormonu progesteronu i ucisk moczowodów przez macicę komplikują proces opróżniania pęcherza, co prowadzi do jego powiększenia i zastoju moczu. W czasie ciąży zwiększa się ilość krwi przepływającej co minutę przez filtry w nerkach. Ładunek glukozy w kanalikach nerkowych staje się nadmierny, a jej wchłanianie zwrotne (transport glukozy z moczu z powrotem do krwi) ulega pogorszeniu. W rezultacie wzrasta stężenie glukozy w moczu, zmienia się poziom pH moczu, tworząc w ten sposób sprzyjające tło dla rozwoju bakterii.
U mężczyzn ostre zapalenie pęcherza moczowego rozwija się rzadko i zwykle jest powikłaniem innej choroby, np. zapalenia cewki moczowej czy zapalenia gruczołu krokowego, a także konsekwencją gruczolaka prostaty.
Jeśli zauważysz podobne objawy, skonsultuj się z lekarzem. Nie należy samoleczyć się – jest to niebezpieczne dla zdrowia!
Objawy ostrego zapalenia pęcherza moczowego
Początek objawów ostrego zapalenia pęcherza moczowego jest nagły, a choroba może rozwinąć się w ciągu kilku godzin. Często pacjenci zauważają obecność czynnika prowokującego, takiego jak ogólna hipotermia lub aktywność seksualna. Jeśli w ciągu sześciu miesięcy wystąpią dwa lub więcej ostrych epizodów, wówczas mówi się o nawracającym zapaleniu pęcherza moczowego.
Najczęstsze objawy ostrego zapalenia pęcherza moczowego:
- częste bolesne oddawanie moczu (ponad 6-8 razy dziennie);
- oddawanie moczu w małych porcjach;
- fałszywa potrzeba oddania moczu;
- ból podczas oddawania moczu;
- ból w podbrzuszu, powyżej macicy, w projekcji pęcherza, czasami promieniujący do krocza;
- rzadko/czasami krew w moczu;
- rzadko/czasami wzrost temperatury ciała o 37-37,5 stopnia.
- mętny mocz o nieprzyjemnym zapachu.

Często u młodych kobiet objawy ostrego zapalenia pęcherza moczowego mogą być związane ze stosunkiem płciowym, pojawieniem się nowego partnera seksualnego, stosowaniem środków plemnikobójczych, obecnością kamieni nerkowych lub nieprawidłowościami dróg moczowych, cukrzycą itp.
Patogeneza ostrego zapalenia pęcherza moczowego
Penetracja patogennych mikroorganizmów do pęcherza jest możliwa w następujący sposób:
- wstępując wzdłuż cewki moczowej - najczęstsza droga, którą uropatogeny przenikają do cewki moczowej z powierzchni skóry krocza, z błony śluzowej pochwy, z tkanek otaczających cewkę moczową i z jelita, a następnie wznoszą się wzdłuż błony śluzowej cewki moczowej do pęcherza;
- zstępujące z nerek - w przypadku zapalnych chorób nerek (odmiedniczkowe zapalenie nerek i jego stadium terminalne - odmiedniczkowe);
- z przepływem limfy z narządów płciowych - z zapaleniem jajowodów, zapaleniem błony śluzowej macicy, zapaleniem przymacicza (odpowiednio zapalenie jajowodów i jajników, błony śluzowej macicy i tkanki łącznej otaczającej macicę);
- hematogenny (z krwią) - rzadki, możliwy w przypadku niedawnych chorób zakaźnych;
- bezpośrednio - w przypadku przetok moczowych, cewnikowaniu pęcherza i cystoskopii (endoskopowa metoda diagnostyki chorób pęcherza moczowego).
Po przedostaniu się uropatogenów do błony śluzowej pęcherza ulegają one utrwaleniu, a patogen „opiera się” komórkom ochronnym błony śluzowej narządu. Utrwalanie uropatogenów na błonie śluzowej odbywa się za pomocą tzw. adhezyn - kosmków, wśród których najczęściej badane są typy 1, P i S. Typ 1 jest typem wrażliwym na mannozę. Następnie utrwalone uropatogeny na błonie śluzowej pęcherza zaczynają tworzyć na sobie ochronny biofilm. Dzięki biofilmom uropatogeny mogą pozostać niewrażliwe przez dłuższy czas i okresowo powodować zaostrzenia zapalenia pęcherza moczowego.
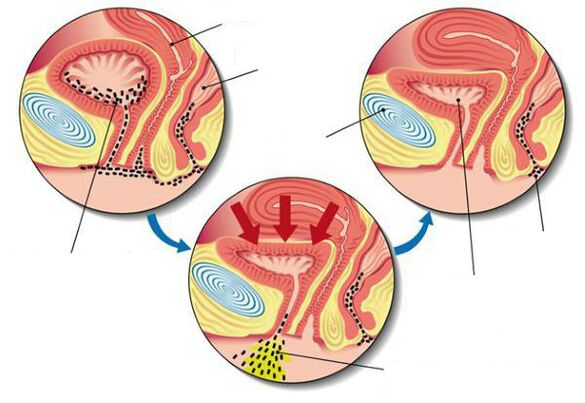
Długotrwałe przebywanie i namnażanie się bakterii prowadzi do niedostatecznego opróżnienia pęcherza, zastoju moczu, rozkładu i gromadzenia się substancji toksycznych, w tym produktów przemiany materii bakteryjnej.
W pęcherzu pojawiają się objawy procesu zapalnego - ból spowodowany podrażnieniem receptorów bólowych w warstwie podśluzówkowej, obrzęk i zaczerwienienie błony śluzowej, miejscowy wzrost temperatury w pęcherzu i zaburzenie jego funkcji. Gdy bakterie przedostaną się do warstwy podśluzówkowej, łożysko mikrokrążenia może zostać zniszczone wraz z rozwojem krwotocznego zapalenia pęcherza moczowego, w którym krew z uszkodzonych małych naczyń przedostaje się do pęcherza, powodując pojawienie się w moczu zanieczyszczeń krwi.
Klasyfikacja i etapy rozwoju ostrego zapalenia pęcherza moczowego
Według etiologii wyróżnia się:
- zakaźne - bakteryjne, wirusowe, wywołane przez grzyby;
- niezakaźne - lecznicze, radiacyjne, toksyczne, chemiczne, pasożytnicze, alergiczne.
Ze względu na przebieg procesu zapalnego dzielimy je na:
- pikantny;
- nawracający - występuje co najmniej dwukrotnie w ciągu sześciu miesięcy;
- przewlekły (okresy zaostrzeń i remisji) obraz kliniczny często ujawnia tylko jeden objaw - częste oddawanie moczu.
Ze względu na zmiany morfologiczne:
- nieżyt (powierzchowny), gdy zapalenie pęcherza jest zlokalizowane w warstwie śluzowej;
- wrzodziejąco-włóknikowe, gdy następuje głębsze uszkodzenie błony śluzowej wraz z powstawaniem wrzodziejących ubytków na błonie śluzowej pęcherza aż do warstwy mięśniowej;
- krwotoczny - dotyczy głównie małych naczyń w warstwie podśluzówkowej;
- zgorzel - rzadka postać, w której rozwija się martwica ściany pęcherza moczowego.
Biorąc pod uwagę rozwój powikłań, ostre zapalenie ciss dzieli się na:
- nieskomplikowany, gdy nie ma zakłóceń w odpływie moczu i ogólnie zdrowie osoby nie ucierpi;
- skomplikowane, gdy zapalenie pęcherza występuje w wyniku innych chorób (na przykład kamicy moczowej, nowotworów lub gruźlicy pęcherza moczowego itp.).
Wyróżnia się także pozaszpitalne i szpitalne zapalenie pęcherza moczowego. Szpitalne zapalenie pęcherza moczowego charakteryzuje się obecnością bakterii opornych na niektóre antybiotyki.
Istnieje osobna postać ostrego zapalenia pęcherza moczowego - śródmiąższowe zapalenie pęcherza moczowego. Występuje, gdy stan zapalny rozprzestrzenia się na warstwę mięśniową pęcherza moczowego. Przyczyną tej postaci zapalenia pęcherza moczowego jest często ostre naruszenie ochronnej warstwy śluzowej pęcherza. Wraz z przenikaniem potasu i innych agresywnych substancji z moczu w głąb ściany pęcherza, aktywują się zakończenia nerwów czuciowych i ulegają uszkodzeniu mięśnie gładkie. Z biegiem czasu dochodzi do zwyrodnienia bliznowatego błony śluzowej pęcherza moczowego, co prowadzi do zmniejszenia jej pojemności zbiornikowej. W rezultacie zwiększa się częstotliwość oddawania moczu, aż do nietrzymania moczu, pęcherz nie zostaje całkowicie opróżniony, co prowadzi do patologicznego zamkniętego cyklu rozwoju choroby.
Powikłania ostrego zapalenia pęcherza moczowego
Do głównych powikłań ostrego zapalenia pęcherza moczowego zalicza się: ostre odmiedniczkowe zapalenie nerek, przewlekłe zapalenie pęcherza moczowego i krwiomocz.
Ostre odmiedniczkowe zapalenie nerek — Jest to zapalenie nerek wywołane czynnikiem zakaźnym z uszkodzeniem miąższu, kompleksu miedniczkowego i włóknistej tkanki łącznej nerki.
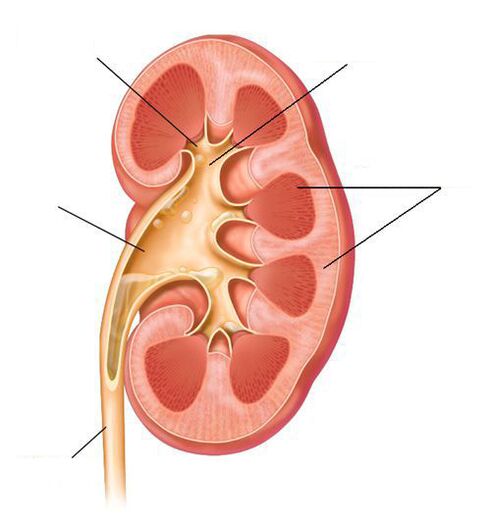
Ostre odmiedniczkowe zapalenie nerek jest poważniejszą chorobą niż zapalenie pęcherza moczowego, która może prowadzić do ciężkiego zatrucia i sepsy. Przeważająca liczba przypadków ostrego odmiedniczkowego zapalenia nerek jest związana z infekcją wstępującą – migracją mikroorganizmów przez moczowody z pęcherza. W ostrym odmiedniczkowym zapaleniu nerek może dojść do zajęcia jednej lub obu nerek. Wraz z rozwojem ostrego odmiedniczkowego zapalenia nerek zaleca się leczenie szpitalne, wynika to z częstego rozwoju powikłań i dłuższej terapii niż w przypadku ostrego zapalenia pęcherza moczowego.
Przewlekłe zapalenie pęcherza moczowego — Obraz kliniczny w okresie zaostrzenia odpowiada ostremu zapaleniu pęcherza moczowego, jednak objawy są mniej nasilone, temperatura często nie przekracza 37,5°C. Często w przypadku przewlekłego zapalenia pęcherza moczowego nie można zidentyfikować związku z czynnikiem zakaźnym, dlatego terapia antybakteryjna nie zawsze jest konieczna.
Krwiomocz (krwotoczne zapalenie pęcherza moczowego). Gdy bakterie przedostaną się do głębszej warstwy (podśluzówkowej), następuje zniszczenie mikrokrążenia, co objawia się mikrokrwotokami w błonie śluzowej. Krwiomocz w ostrym zapaleniu pęcherza moczowego jest stosunkowo łagodny i rzadko prowadzi do poważnych konsekwencji, takich jak niedokrwistość, zapaść i wstrząs. Krwiomocz przybiera bardziej złośliwy przebieg u osób przyjmujących leki zapobiegające tworzeniu się skrzeplin.
W przypadku rozległego uszkodzenia warstwy podśluzowej może wystąpić poważne powikłanie - tamponada pęcherza masywny skrzep krwi. W przypadku choroby światło pęcherza wypełnia się skrzepami, co powoduje wzrost ciśnienia wewnątrz pęcherza, w moczowodach i nerkach. Często objawia się opóźnieniem i brakiem spontanicznego oddawania moczu z ostrym bólem powyżej łon. Powikłanie wymaga natychmiastowej hospitalizacji w szpitalu chirurgicznym, gdyż może prowadzić do ostrej niewydolności nerek.
Rozpoznanie ostrego zapalenia pęcherza moczowego
Kiedy niepowikłany przebieg choroby wystarczy, żeby postawić diagnozę badanie przez urologa, obecność wyżej opisanych dolegliwości i ogólne badanie moczu.
W ostrym zapaleniu pęcherza moczowego ogólne badanie moczu ujawnia leukocyty, bakterie i białko. Badanie moczu można wykonać za pomocą analizatora laboratoryjnego lub pasków testowych (dodatni wynik testu na azotyny i esterazę leukocytową wskazuje na zapalenie pęcherza moczowego).
Jeżeli w ciągu czterech tygodni objawy ostrego niepowikłanego zapalenia pęcherza moczowego nie ustąpią pomimo leczenia lub ustąpią, ale powrócą po dwóch tygodniach, należy wykonać posiew moczu w celu określenia wrażliwości na antybiotyki.
Do posiewu oddaje się przeciętną porcję porannego moczu, którą zaleca się natychmiast przesłać do analizy; jeśli nie jest to możliwe, zaleca się przechowywanie moczu w temperaturze od +2 do +8 przed jego wysłaniem.
Krajowe wytyczne kliniczne zalecają również badanie bakteriologiczne treści pochwy i badanie w kierunku infekcji przenoszonych drogą płciową.
Od niedawna w diagnostyce nawracającego zapalenia pęcherza moczowego (o ile na posiewie konwencjonalnym nie stwierdza się wzrostu) stosuje się analizę mikrobiomu z wykorzystaniem techniki zaawansowanej ilościowej hodowli moczu i sekwencjonowania genów. W przeszłości powszechnie panowało przekonanie, że mocz jest sterylny, jednak nie jest to prawdą. Mocz nie jest sterylny. Należy pamiętać, że często bakterie w moczu mogą nie zostać wykryte, ponieważ czasami bakterie mogą przedostać się do komórek błony śluzowej pęcherza moczowego i utworzyć film ochronny.
Jeśli nie ma możliwości oceny mikrobiomu, a posiew okaże się „czysty”, ale występują kliniczne objawy zapalenia pęcherza moczowego, wówczas mocz można przesłać na posiew w celu wykluczenia Ureaplasma urealyticum lub Mycoplasma hominis.
Badanie na krześle u pacjentek z nawracającą postacią zapalenia pęcherza moczowego jest to część obowiązkowa: ektopia pochwy i/lub nadmierna ruchliwość ujścia cewki zewnętrznej, wydzielina z ujścia cewki zewnętrznej, wykluczenie obecności stanu zapalnego w pobliżu gruczołów cewki moczowej, ocena stanu błony śluzowej pochwy lub jej wypadania itp. Prawdopodobieństwo zakażenia znacznie wzrasta w przypadku ektopii pochwy i/lub nadmiernej ruchomości ujścia cewki zewnętrznej.
Ektopia pochwy- położenie zewnętrznego otworu cewki moczowej na granicy lub na przedniej ścianie pochwy.
Hipermobilność - zwiększona ruchomość ujścia zewnętrznego i dalszego odcinka cewki moczowej u kobiet na skutek obecności zrostów błony moczowej. Przy każdym stosunku płciowym zewnętrzne ujście cewki moczowej przesuwa się do pochwy, co powoduje ciągły wsteczny przepływ mikroflory pochwy do cewki moczowej, co z kolei jest stałym źródłem infekcji dolnych dróg moczowych. Ten typ zapalenia pęcherza nazywa się pokoitalne zapalenie pęcherza moczowego.
Badanie USG nerek i pęcherza moczowego wykonywane u wszystkich pacjentów z nawracającym zapaleniem pęcherza moczowego, biorąc pod uwagę bezpieczeństwo metody i potencjalną przydatność.
Cystoskopia Zaleca się jego wykonanie w przypadku braku efektów terapii, przy częstych nawrotach choroby związanych z infekcją bakteryjną i/lub w przypadku występowania predysponujących czynników ryzyka (nieprawidłowości w drogach moczowych, kamienie, nowotwory). Cystoskopia to badanie endoskopowe przeprowadzane za pomocą cystoskopu wprowadzonego do cewki moczowej w celu zbadania błony śluzowej pęcherza moczowego.
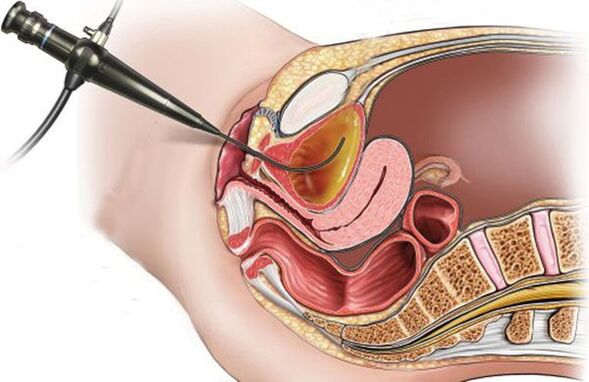
Leczenie ostrego zapalenia pęcherza moczowego
Algorytm leczenia ostrego zapalenia pęcherza moczowego:
- pić dużo płynów, co najmniej 1,5 litra płynów dziennie;
- wykluczyć kontakt seksualny przez cały okres choroby;
- terapia antybakteryjna.
Jeśli zapalenie pęcherza moczowego ma charakter nawracający, antybiotyk dobiera się na podstawie wyników posiewu moczu.
Leki antybakteryjne:
- Antybiotyki o szerokim spektrum działania, które wykazują wysoką aktywność wobec większości bakterii.
- Alternatywą są leki z grupy nitrofuranów. Leki są skuteczne przeciwko różnym bakteriom, a także grzybom z rodzaju Candida. Odporność na nitrofurany rozwija się rzadko.
- Rzadziej uciekają się do przepisywania ogólnoustrojowych doustnych leków przeciwbakteryjnych. Antybiotyki z grupy fluorochinolonów i cefalosporyny wiążą się z dużą liczbą działań niepożądanych i mogą prowadzić do rozwoju opornych form bakterii, dlatego nie powinny być pierwszą linią leczenia ostrego niepowikłanego zapalenia pęcherza moczowego.
Leczenie etiologiczne (mające na celu wyeliminowanie przyczyny i warunków rozwoju choroby)
W przypadku nawrotów ostrego zapalenia pęcherza moczowego coraz częściej stosuje się leki bakteriofagowe - leki na bazie wirusów, selektywnie niszczące bakterie, niczym ogień snajperski. Najczęściej bakteriofagi namnażają się wewnątrz bakterii i powodują ich rozpad na fragmenty.
Leczenie bakteriofagami jest bezpieczniejsze niż antybiotykami, należy jednak zaznaczyć, że celowe niszczenie bakterii wymaga badania bakteriologicznego moczu w celu określenia patogenu i jego wrażliwości na fagi.
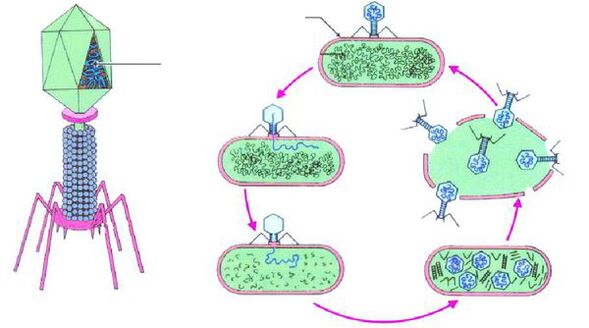
U pacjentów z nawracającym zapaleniem pęcherza moczowego, które jest bezpośrednio związane ze stosunkiem płciowym (po stosunku płciowym) oraz w przypadku obecności głęboko położonego zewnętrznego ujścia cewki moczowej, stosuje się leczenie chirurgiczne. Operacja mająca na celu przesunięcie (przesunięcie) cewki moczowej ma wysoki wskaźnik powodzenia.
Leczenie patogenetyczne (mające na celu wyeliminowanie lub zahamowanie mechanizmów rozwoju choroby)
Szczepionka, przyjmowany doustnie (po połknięciu). Produkt posiada właściwości immunobiologiczne, które chronią przed działaniem bakterii E. coli i wyzwalają nieswoistą odpowiedź immunologiczną (aktywacja makrofagów i fagocytoza komórkowa). Przepisując szczepionkę, warto wziąć pod uwagę, że skuteczność pozostaje taka sama po drugim cyklu przyjmowania leku.
Monosacharyd, który po wchłonięciu z jelita wraz z moczem dostaje się do pęcherza moczowego, gdzie blokuje przyczepienie pilusów bakteryjnych (nitkowatych narośli bakterii). W rezultacie bakterie opuszczają organizm wraz z moczem. Jest to suplement diety, a nie lek, jednak lek ten ma udowodnioną skuteczność i jest rekomendowany przez Europejskie Towarzystwo Urologiczne.
Hormonalna terapia zastępcza. U kobiet po menopauzie poziom estrogenów gwałtownie spada. Estrogeny są jednym z czynników chroniących błonę śluzową pęcherza; kiedy się zmniejszają, mechanizmy ochronne błony śluzowej ulegają osłabieniu. Możliwe jest podawanie leków hormonalnych zawierających estrogeny przez cewkę moczową lub pochwę.
Stosowany jako środek wspomagający w leczeniu ostrego zapalenia pęcherza moczowego preparaty ziołowe, ma działanie przeciwzapalne, słabe działanie moczopędne i antyseptyczne.
W przypadku ciężkiego krwiomoczu można przepisać leki hemostatyczne. Najskuteczniejsze w tej grupie są leki antyfibrynolityczne.
Jeśli przyczyną ostrego zapalenia pęcherza moczowego jest uropatia obturacyjna (trudności w oddawaniu moczu związane ze zwężeniem światła cewki moczowej), to po zatrzymaniu ostrego okresu i wyeliminowaniu czynnika zakaźnego wykonuje się korektę chirurgiczną - założenie cystostomii (specjalnej rurki drenażowej), plastykę cewki moczowej itp.
Leczenie objawowe (zmniejszenie objawów choroby)
NLPZ (niesteroidowe leki przeciwzapalne) - duża grupa leków, które działają przeciwbólowo, przeciwgorączkowo i przeciwzapalnie, łagodzą ból, gorączkę i stany zapalne.
Jeśli jesteś chory, musisz podążać za nim dieta z wyjątkiem pikantnych potraw. Wskazane jest spożywanie pokarmów bogatych w witaminy i zwiększających dzienną diurezę (na przykład żurawina), a także wystarczającej ilości płynów, aby utrzymać dobową ilość wydalanego moczu w objętości 2000-2500 ml.
Prognoza. Zapobieganie
W zdecydowanej większości przypadków ostre zapalenie pęcherza moczowego (przy braku zaburzeń w wydalaniu moczu, chorób współistniejących, standardowego patogenu i obecności wrażliwości na leki przeciwbakteryjne, racjonalna terapia antybakteryjna) przebiega bez konsekwencji. W przypadku nawracającego zapalenia pęcherza moczowego leczenie wymaga bardziej pogłębionej diagnostyki laboratoryjnej i instrumentalnej i może być skuteczne jedynie przy przestrzeganiu zasad terapii patogenetycznej i aktywnego zapobiegania nawrotom choroby.
Zapobieganie polega na:
- Przestrzegaj właściwej higieny zewnętrznych narządów płciowych u kobiet i dziewcząt, aby zapobiec rozwojowi zapalenia pochwy, a następnie zapalenia cewki moczowej i zapalenia pęcherza moczowego. Dziewczynę należy myć od przodu do tyłu, wystarczy dwa razy dziennie, rano i wieczorem, pod bieżącą wodą.
- Jeżeli jest to wskazane, należy skorygować wady rozwojowe dolnych dróg moczowych w dzieciństwie.
- Terminowe i odpowiednie leczenie chorób ginekologicznych.
- Unikaj hipotermii.
- Utrzymuj higienę seksualną (bierz prysznic przed i po intymności).
- Leczenie bezobjawowej bakteriurii u kobiet w ciąży.
- Podczas inwazyjnych zabiegów urologicznych należy stosować profilaktykę antybakteryjną – podać pojedynczą dawkę leku przeciwbakteryjnego przed lub bezpośrednio po zabiegu.
- Prawidłowa patologia urologiczna prowadząca do upośledzenia wydalania moczu, taka jak gruczolak prostaty i budowa cewki moczowej.
- Wypij wystarczającą ilość płynu (od 2 litrów) i opróżnij pęcherz w odpowiednim czasie.
- Kobiety z nawracającymi napadami ostrego zapalenia pęcherza moczowego powinny natychmiast po stosunku płciowym poddać się przymusowemu oddawaniu moczu, a także zastosować jednorazową dawkę leku przeciwbakteryjnego (fosfomycyna lub nitrofuran).
- Nie należy stosować środków plemnikobójczych ani diafragmy dopochwowej jako środków antykoncepcyjnych.
- Przeprowadzić profilaktykę immunologiczną (od dwóch miesięcy czas leczenia ustala lekarz).
Do tej pory zalecenia dotyczące stosowania różnych leków, takich jak żurawina, estrogeny dopochwowe, probiotyki w postaci czopków dopochwowych, dopęcherzowe podawanie kwasu hialuronowego i innych zastrzyków w celu odbudowy powierzchniowej warstwy ochronnej błony śluzowej pęcherza moczowego mogą mieć pozytywny wpływ, ale ich stosowanie ma słabo udowodnione działanie.






















